Ya están disponibles los vídeos del 1º Curso práctico de Rinitis en Atención primaria. Bajo la dirección del Dr. Eduardo Martín Sanz, jefe de Sección de Otorrinolaringología en el Hospital Universitario de Getafe y la Dra. Lys Herráez Herrera, especialista en Alergología en el Hospital 12 de octubre, con estos vídeos tendrás la oportunidad de ampliar tus conocimientos sobre el diagnóstico y tratamiento de la rinitis. Además, se abordará su relación con otras enfermedades respiratorias como el asma, todo ello desde una perspectiva práctica basada en casos clínicos.
La información contenida en esta página está dirigida únicamente a los profesionales sanitarios aptos para prescribir o dispensar medicamentos. La correcta utilización de su contenido requiere de formación como profesional sanitario.
Biblioteca
Rinoconjuntivitis alérgica & urticaria
Te damos la bienvenida a nuestra nueva biblioteca de recursos formativos e informativos relacionados con la enfermedad alérgica, con una especial incidencia en rinoconjuntivitis alérgica y la urticaria.
En este espacio encontrarás, de forma ordenada y clasificada, todo el contenido exclusivo que Faes Farma pone a disposición de los profesionales de salud en materia de patología alérgica.
La urticaria es una enfermedad de la piel que se caracteriza por la aparición de unos habones o manchas rojas en la piel, acompañadas de una sensación de picor cutáneo o prurito. Esta patología dermatológica puede afectar al 20% de las personas a lo largo de su vida, siendo el doble de prevalente en las mujeres que en los hombres.
Estos habones o ronchas en la piel se caracterizan por su evanescencia individual; cada mancha suele desaparecer en 24 horas sin dejar lesiones residuales, aunque siempre pueden surgir nuevas lesiones en otras ubicaciones. El prurito es el síntoma más habitual y molesto aunque en casos graves pueden aparecer síntomas sistémicos como hipotensión o taquicardia debido a una vasodilatación generalizada.
Clasificación de la urticaria
En función de su evolución, la urticaria puede clasificarse en aguda o crónica.
- Urticaria aguda. Se clasifica como aguda cuando presenta una duración menor de 6 semanas. Se trata de la forma de urticaria más habitual, y la causa más frecuente son las infecciones virales del aparato respiratorio, especialmente en niños. Algunas causas potenciales que han de descartarse son su asociación con medicamentos, alimentos, contactantes o diversas causas físicas. Aproximadamente la mitad de los casos son idiopáticos (no es posible identificar una causa).
- Urticaria crónica. Se clasifica como crónica cuando su duración va más allá de las 6 semanas. Puede asociarse a diferentes causas, que han de descartarse: fármacos, parásitos, reacciones bacterianas, autoinmunidad. Las urticarias crónicas se pueden dividir, en función de su origen, en físicas o idiopáticas o espontáneas.
- Urticaria crónica física. Comprenden aproximadamente el 35% de los casos de urticaria crónica. Se clasifican en este subgrupo aquellas desencadenadas por estímulos físicos conocidos (calor, presión, sol, temperatura corporal, contacto con ciertos agentes externos, etc.).
- Urticaria crónica espontánea. Se trata del subgrupo de urticarias crónicas más amplio, ya que comprende el 65% de los casos. No es posible identificar agentes externos causales; en algunos pacientes puede asociarse con ciertas enfermedades o procesos autoinmunes.
Diagnóstico y tratamiento de la urticaria
El diagnóstico de la urticaria es clínico. Se identifica por la aparición de placas eritematoedematosas circulares evanescentes que desaparecen en menos de un día, y por la presencia de prurito. Aunque en la mitad de los casos su origen es idiopático o espontáneo, se deben buscar y descartar posibles desencadenantes (fármacos, infecciones, alimentos, enfermedades sistémicas…). En el caso de la urticaria crónica espontánea, además han de realizarse pruebas complementarias. Si se sospecha de urticaria-vasculitis o alguna patología dermatológica relacionada puede ser necesario realizar una biopsia. El primer paso en el tratamiento de la urticaria ha de ser la identificación y abordaje de los posibles agentes causales. El tratamiento de primera elección son siempre los antihistamínicos de segunda generación no sedantes. Se recomienda evitar siempre que sea posible el uso de antiinflamatorios no esteroideos y opiáceos.
La rinitis es una inflamación de la mucosa nasal provocada por distintas causas. Sus manifestaciones más habituales son estornudos, picor y obstrucción y secreción nasal. La duración de la rinitis suele depender de su etiología. En particular, la rinitis alérgica es un proceso inflamatorio de la mucosa nasal producido como consecuencia de la respuesta de anticuerpos de tipo inmunoglobulina (IgE) específicos a la exposición a un alérgeno al que el paciente está sensibilizado. Con frecuencia asocia también síntomas oculares (picor, ojo rojo y lagrimeo), en cuyo caso se conoce como rinoconjuntivitis alérgica. Se trata de la patología de origen alérgico más frecuente en España; afecta aproximadamente al 21% de la población. Está demostrado que la rinitis alérgica puede ser un factor de riesgo para el desarrollo del asma.
Clasificación de la rinitis alérgica
Aunque tradicionalmente se identificaban dos tipos de rinitis, perenne o estacional, en función de la estacionalidad de los alérgenos que la producen, hace años se propuso una modificación de esta clasificación por no ser lo suficientemente descriptiva, especialmente con los pacientes polisensibilizados. En la actualidad, se utiliza una clasificación que combina la duración (intermitente o persistente), gravedad (leve, moderada o grave) y el impacto de los síntomas en la vida diaria de los pacientes. Esta clasificación, validada para adultos y niños, está detallada en el documento ARIA (Allergic Rhinitis and its Impact on Asthma). La forma de presentación clínica más habitual es la intermitente moderada, con síntomas menos de 4 días a la semana y durante menos de 2 semanas, y sin gran impacto sobre las actividades de la vida diaria. Este modelo de clasificación se utiliza para tomar decisiones sobre el tratamiento de la rinitis. Generalmente la rinitis alérgica se produce por la exposición a alérgenos a los que el paciente está sensibilizado, ya sea en espacios cerrados o exteriores. Los más frecuentes son los ácaros, los hongos, los epitelios de animales y los pólenes.
Diagnóstico y tratamiento de la rinitis
El diagnóstico de la rinitis alérgica parte de un estudio exhaustivo del historial clínico del paciente (antecedentes personales y familiares, sintomatología, estacionalidad, factores desencadenantes, respuesta al tratamiento, enfermedades asociadas…), una exploración física (inspección externa, rinoscopia anterior o endoscopia nasal), y las pruebas cutáneas, siendo éstas últimas la prueba clave para demostrar una alergia mediada por IgE. El tratamiento de la rinitis alérgica variará en función de la clasificación anteriormente apuntada; las terapias más habitualmente recomendados incluyen el uso de antihistamínicos (orales o nasales) y corticoides nasales. Cabe destacar que los antihistamínicos modernos, llamados de segunda generación son los recomendados por las guías de tratamiento ARIA ya que no presentan efectos sedantes relevantes y son más seguros para la conducción.
Artículos comentados

Artículos de interés en Alergia
En esta sección te proporcionamos una cuidadosa selección de Artículos de Interés en Alergia por el Dr. Ignacio Jauregui Presa, especialista en alergología del Hospital Universitario Cruces (Bilbao). Aquí podrás encontrar un extracto en castellano de la información más relevante de cada publicación que, mensualmente, seleccionamos para ti. Te invitamos a explorar los contenidos exclusivamente elaborados y a utilizar este espacio como un recurso formativo de referencia en alergia.
Cursos formativos

Curso de Competencias digitales para Atención Primaria
Novedad
Potencia tu práctica clínica en rinitis, conjuntivitis y urticaria alérgica con telemedicina y IA diseñadas para Atención Primaria: una formación práctica, basada en casos reales, que te impulsa a ofrecer una asistencia más rápida, precisa y resolutiva en la consulta.

Curso Práctico de Oftalmología para médicos de Atención Primaria
Ya está disponible el vídeo del 2º Curso práctico de oftalmología para médicos de Atención Primaria.

Curso de Competencias digitales para Atención Primaria
Novedad
Potencia tu práctica clínica en rinitis, conjuntivitis y urticaria alérgica con telemedicina y IA diseñadas para Atención Primaria: una formación práctica, basada en casos reales, que te impulsa a ofrecer una asistencia más rápida, precisa y resolutiva en la consulta.

Curso Práctico de Oftalmología para médicos de Atención Primaria
Ya está disponible el vídeo del 2º Curso práctico de oftalmología para médicos de Atención Primaria.
Sesiones online formativas

Webinar: Dermatosis en la práctica clínica y su diagnóstico diferencial a través de casos clínicos
Ya tienes disponible el vídeo del Webinar sobre Dermatosis en la práctica clínica y su diagnóstico diferencial a través de casos clínicos, de la mano del Dr. Julio Heras, médico especialista en Medicina Familiar y Comunitaria, y Coordinador del Grupo de Trabajo de Dermatología de SEMERGEN.

Curso de Dermatología para médicos de Atención Primaria
En el 8º Curso práctico de Dermatología para médicos de Atención Primaria, destacados profesionales revisaron las últimas novedades en dermatología de mayor interés para el médico de Atención Primaria, incluyendo ponencias sobre Dermatología pediátrica y enfermedades inflamatorias de la piel, áreas de creciente relevancia en la práctica clínica diaria.
En esta sección encontrarás los vídeos completos de cada ponencia.

Webinar: Dermatosis en la práctica clínica y su diagnóstico diferencial a través de casos clínicos
Ya tienes disponible el vídeo del Webinar sobre Dermatosis en la práctica clínica y su diagnóstico diferencial a través de casos clínicos, de la mano del Dr. Julio Heras, médico especialista en Medicina Familiar y Comunitaria, y Coordinador del Grupo de Trabajo de Dermatología de SEMERGEN.

Curso de Dermatología para médicos de Atención Primaria
En el 8º Curso práctico de Dermatología para médicos de Atención Primaria, destacados profesionales revisaron las últimas novedades en dermatología de mayor interés para el médico de Atención Primaria, incluyendo ponencias sobre Dermatología pediátrica y enfermedades inflamatorias de la piel, áreas de creciente relevancia en la práctica clínica diaria.
En esta sección encontrarás los vídeos completos de cada ponencia.
Píldoras formativas

Mecanismo de acción de Bilastina pediátrica: eficacia antihistamínica sin somnolencia
¿Por qué la Bilastina no provoca somnolencia? Te lo explicamos en un minuto.

Curso Dermatoscopia Pediátrica
La dermatoscopia pediátrica es una técnica diagnóstica no invasiva que se utiliza para examinar lesiones cutáneas en niños mediante el dermatoscopio. Ponemos a tu disposición los vídeos del curso impartido por la Dra. Laura Miguel Gómez, dermatóloga del Hospital Universitario Ramón y Cajal de Madrid.

1 Talleres de Dermatoscopia para médicos de atención primaria
En estos vídeos de los 1 Talleres de Dermatoscopia para médicos de atención primaria, especialistas en Dermatología y Medicina Familiar y Comunitaria, imparten sesiones prácticas sobre el uso del dermatoscopio en la identificación de lesiones cutáneas básicas y en la diferenciación entre lesiones melanocíticas y no melanocíticas.

7º Curso dermatología para médicos de Atención Primaria
Presentamos los vídeos del 7º Curso práctico de dermatología para médicos de atención primaria. Una completa formación donde podrás estar al día de las últimas novedades en dermatología.

EAACI: European Academy of Allergy & Clinical Immunology
A continuación, puedes acceder al contenido de los vídeos de los diferentes Congresos de la EAACI de los últimos años.

Decálogo sobre el valor de la marca
A continuación, puede ver el vídeo de nuestro Decálogo sobre el valor de la marca.
Publicaciones médicas

Selección Harrison sobre alergia, dermatología y ORL
Novedad
Las patologías alérgicas, dermatológicas y ORL causan una alta carga asistencial. Actualízate y mejora tu atención con estos capítulos del Harrison 22e.

Resumen del 2º Curso Práctico de Oftalmología en Atención Primaria
Actualización en alergia ocular: Resumen del 2º Curso práctico de oftalmología para médicos de Atención Primaria.

Resúmenes del 8º Curso de Dermatología para médicos de Atención Primaria
Novedades en dermatología de mayor interés para el médico de Atención Primaria.

Rinitis alérgica pediátrica: ¿cómo tratarla según las guías GEMA?1
Accede para conocer el abordaje recomendado para la rinitis alérgica pediátrica según las guías GEMA.
Referencias:
1. Sociedad Española de Neumología y Cirugía Torácica (SEPAR). GEMA 5.4. Guía Española para el Manejo del Asma. 2024. Disponible en: https://www.separ.es/index.php/gema-53-asma

Comparativa fichas técnicas: antihistamínicos pediátricos
Consulta la comparativa de fichas técnicas de los principales antihistamínicos pediátricos.

Recopilación de Dermatología: Actualización 2025
La presente recopilación pretende ofrecer una visión muy práctica y dinámica de las enfermedades dermatológicas más frecuentes a las que otros especialistas no dermatólogos se tienen que enfrentar en la práctica clínica, mostrando una síntesis de las manifestaciones clínicas más características, cómo realizar el diagnóstico, cómo plantear el manejo terapéutico y en qué casos derivar al dermatólogo. Estamos seguros de que os resultará de interés en vuestro día a día en la consulta.
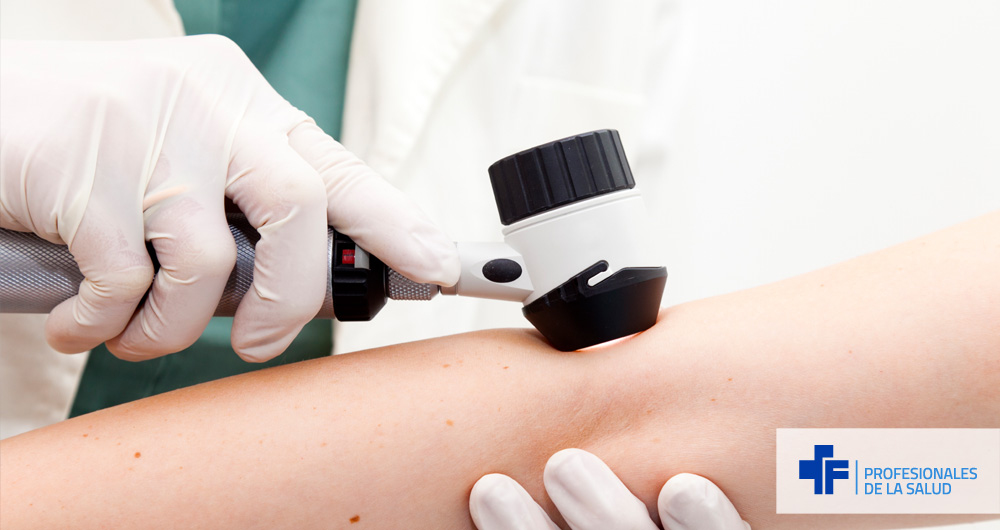
Resúmenes de los 1 Talleres de Dermatoscopia para médicos de atención primaria
Resúmenes de los 1 talleres de dermatoscopia para médicos de atención primaria, impartidos por médicos especialistas en Dermatología y Medicina Familiar y Comunitaria. Con ellos, que incluyen las ideas principales del contenido de las sesiones, podrás mejorar el conocimiento de esta técnica, aprendiendo a usar el dermatoscopio en la identificación de lesiones cutáneas y la diferenciación entre lesiones melanocíticas y no melanocíticas.

Manual básico de Dermatoscopia para médicos de Atención Primaria
Desde Faes Farma ponemos a tu disposición este Manual básico de dermatoscopia para médicos de atención primaria, que incluye los conceptos más relevantes sobre esta técnica de exploración cutánea rápida y no invasiva. Además, te enseñará a realizar un diagnóstico diferencial de las lesiones cutáneas potencialmente malignas, sobre todo del melanoma.

Alergia Ocular y Ojo Seco: ¿En qué se parecen y en qué no?
En este artículo del número 1 de 2024 de la Gaceta Médica de Bilbao, el Dr. Jauregui-Presa y sus colaboradores describen, en castellano, el papel de los antihistamínicos oftálmicos en la alergia ocular y el síndrome del ojo seco.

Resúmenes del 1er Curso Práctico Rinitis en Atención Primaria
Resúmenes sobre el diagnóstico y tratamiento de la rinitis, y su relación con otras enfermedades respiratorias como el asma.

Resúmenes del 7º Curso de dermatología para médicos de atención primaria
Novedades en la práctica clínica para el médico de atención primaria.

Claves para recordar: 6º Curso práctico de dermatología para médicos de Atención Primaria
Este material contiene los mensajes clave para recordar de cada una de las ponencias del 6º Curso práctico de dermatología para médicos de Atención Primaria.
Noticias médicas
Lesiones elementales en dermatología: resumen actualizado para la práctica clínica
27/05/2026
La piel habla y hay que saber escucharla para reconocer las numerosas patologías que puede presentar. Su idioma son las lesiones elementales. Repasa este concepto esencial en dermatología y todo lo que debes tener en cuenta en la consulta para realizar diagnósticos certeros.
Ya disponibles los vídeos del 8º Curso Práctico de Dermatología para Médicos de Atención Primaria
19/11/2025
Tras el éxito de participación del 8º Curso Práctico de Dermatología para Médicos de Atención Primaria, Faes Farma pone a disposición de los profesionales de la salud las grabaciones completas del evento, ya accesibles desde la plataforma Profesionales de la Salud.
La Dermatoscopia: Una Herramienta Fundamental en el Cribado de Lesiones Cutáneas
18/11/2024
La dermatoscopia se ha convertido en una herramienta imprescindible en el diagnóstico de lesiones cutáneas en Atención Primaria.
Talleres de Dermatoscopia para Médicos de Atención Primaria
14/10/2024
Estas sesiones prácticas están diseñadas para ofrecer a los profesionales de atención primaria una formación esencial en el uso del dermatoscopio, con el objetivo de mejorar la identificación de lesiones cutáneas y facilitar el diagnóstico diferencial en su práctica diaria.
Inscripciones abiertas para el 7º Curso de Dermatología Práctica en Atención Primaria
11/10/2023
Aprovecha la oportunidad de inscribirte en el 7º Curso de Dermatología Práctica en Atención Primaria. Amplía tus conocimientos y destrezas en el cuidado dermatológico.
1ᵉʳ Curso práctico online de Oftalmología en Atención Primaria
06/06/2023
Participa en el 1º curso práctico online de oftalmología en atención primaria. Amplía tu habilidad para cuidar la salud visual de tus pacientes.
Hasta el 40% de la población convive con alergia ocular
30/03/2023
Descubre la prevalencia de la alergia ocular, afectando hasta el 40% de la población. Síntomas, tratamientos y consejos.
Finaliza el 6º curso práctico de dermatología para médicos de atención primaria
24/10/2022
El próximo miércoles 26 de octubre de 19:00 a 21:05 tendrá lugar el cuarto y último módulo del 6º curso práctico de dermatología para médicos de atención primaria organizada por el Servicio de Dermatología del Hospital Universitario Ramón y Cajal y el patrocinio de Faes Farma. Durante la sesión se abordarán aspectos de interés en el área […]
Segundo Módulo del 6º Curso Práctico de Dermatología para Médicos de Atención Primaria
11/10/2022
El próximo 13 de octubre tendrá lugar el segundo módulo del 6º Curso Práctico de Dermatología para Médicos de Atención Primaria organizado por el Servicio de Dermatología del Hospital Universitario Ramón y Cajal. Esta formación cuenta con el patrocinio de Faes Farma y se impartirá de manera telemática por especialistas en Dermatología y Atención Primaria. La formación comenzará a las 19:00h de la tarde del jueves 13 de […]
Faes Farma patrocina un taller sobre el manejo del asma en las Jornadas de Respiratorio SEMERGEN
12/05/2022
Del 20 al 21 de mayo se celebra en el Palacio de Congresos Manuel Rojas de Badajoz las XI Jornadas Nacionales de Respiratorio SEMERGEN. Si ya tiene su acreditación para asistir a estas jornadas no se pierda el taller patrocinado por Faes Farma, «Uso de PicoFlujo para la individualización y control del asma». El taller se impartirá el viernes 20 de mayo a las 16:30 h y el sábado 21 de […]
Abierta la inscripción para el VIII Curso de Actualización en Dermatología para Atención Primaria
06/05/2022
El VIII Curso de Actualización en Dermatología para Atención Primaria y Hospital ya ha abierto sus inscripciones a aquellos profesionales que deseen asistir a esta edición virtual. Estará abierta hasta el 10 de mayo de 2022 para los profesionales del Hospital Universitario Germans Trias i Pujol y hasta el 18 de mayo de 2022 para profesionales externos. La formación coordinada por el Dr. J. Manuel […]




